Ten artykuł szczegółowo wyjaśnia, czym jest perforacja kanału zęba poważne powikłanie po leczeniu kanałowym. Dowiesz się, jakie objawy powinny Cię zaniepokoić, jakie są przyczyny tego problemu, jak stomatolog stawia diagnozę oraz jakie nowoczesne metody leczenia pozwalają uratować ząb, dając nadzieję na jego zachowanie. Jako doświadczony endodonta, chcę przekazać Ci rzetelną wiedzę, abyś czuł się pewniej w obliczu tego wyzwania.
Perforacja kanału zęba co musisz wiedzieć o objawach i leczeniu?
- Perforacja to niepożądane połączenie między wnętrzem zęba a otaczającymi go tkankami, często wynikające z leczenia kanałowego.
- Objawy obejmują uporczywy ból, obrzęk dziąsła, krwawienie lub przetokę ropną, ale perforacja może być też bezobjawowa.
- Główne przyczyny to błędy podczas zabiegu, skomplikowana anatomia zęba oraz powtórne leczenie kanałowe.
- Diagnostyka opiera się na zdjęciach RTG, a złotym standardem jest tomografia CBCT i badanie pod mikroskopem.
- Nowoczesne leczenie polega na zamknięciu perforacji specjalistycznymi materiałami (np. MTA) pod kontrolą mikroskopu.
- Szybka diagnoza i interwencja znacząco zwiększają szanse na uratowanie zęba i uniknięcie jego ekstrakcji.
Czym dokładnie jest przebicie (perforacja) kanału zęba?
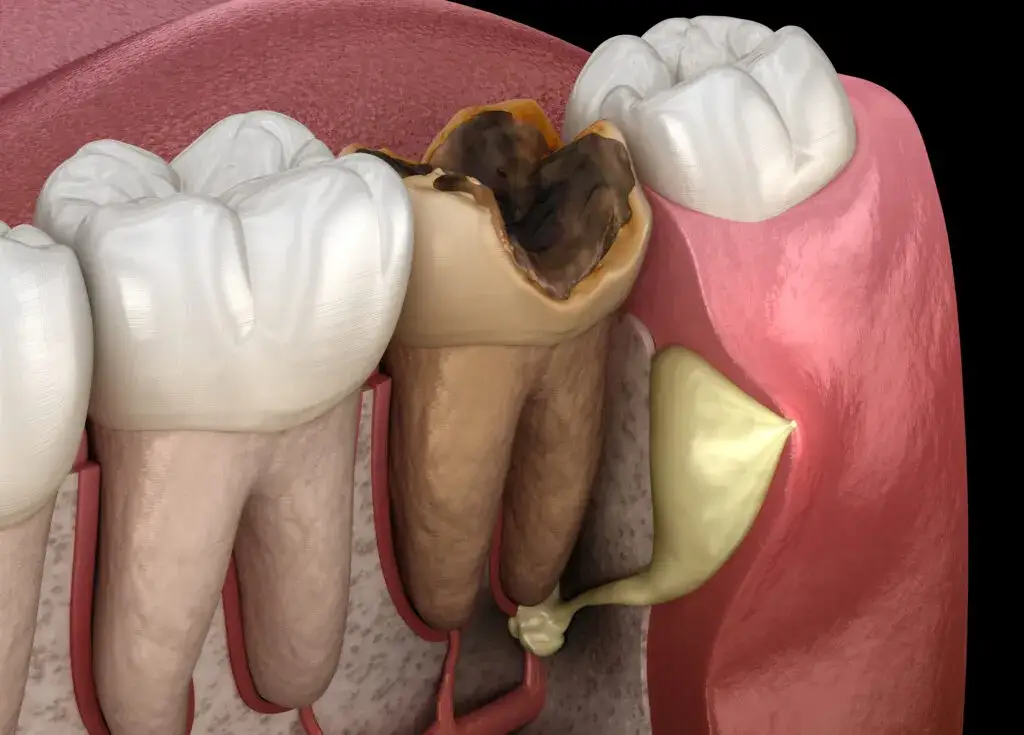
Perforacja kanału zęba, nazywana również przebiciem, to nic innego jak niepożądane połączenie, które powstaje między systemem kanałów korzeniowych a otaczającymi ząb tkankami przyzębia czyli kością i ozębną. Może być ona jatrogenna, co oznacza, że powstała w wyniku działania lekarza podczas zabiegu, lub patologiczna, na przykład w wyniku zaawansowanej próchnicy lub procesów resorpcyjnych niszczących tkanki zęba. Niezależnie od przyczyny, jest to jedno z poważniejszych powikłań leczenia endodontycznego, które wymaga natychmiastowej uwagi i precyzyjnego działania.
Różnica między typowym bólem pozabiegowym a sygnałami alarmowymi
Po leczeniu kanałowym, szczególnie po skomplikowanym zabiegu, pacjenci często odczuwają pewien dyskomfort lub ból. Jest to normalna reakcja organizmu na ingerencję i zazwyczaj ustępuje samoistnie w ciągu kilku dni, reagując na leki przeciwbólowe. Jednakże, jeśli ból jest uporczywy, narastający, ostry, zlokalizowany i nie mija po kilku dniach, a wręcz nasila się przy nagryzaniu lub dotyku, to jest to sygnał alarmowy. Typowy ból pozabiegowy stopniowo maleje, natomiast ból związany z perforacją często utrzymuje się lub wręcz przybiera na sile, wskazując na rozwijający się stan zapalny.
Dlaczego nie wolno ignorować nietypowych dolegliwości?
Ignorowanie nietypowych objawów po leczeniu kanałowym jest niezwykle ryzykowne. Perforacja, jeśli pozostanie nieleczona, staje się wrotami dla bakterii, prowadząc do rozwoju przewlekłego stanu zapalnego w otaczających tkankach. To z kolei może skutkować postępującym zniszczeniem kości wokół zęba, tworzeniem się ropni, przetok, a w konsekwencji do konieczności usunięcia (ekstrakcji) zęba, który mógłby zostać uratowany. Wczesne rozpoznanie i interwencja są kluczowe dla zachowania zęba i uniknięcia poważniejszych problemów.
Jak rozpoznać perforację korzenia kluczowe objawy, które powinny cię zaniepokoić
Ból, który nie mija: charakterystyka i lokalizacja bólu przy perforacji
Ból towarzyszący perforacji może mieć różny charakter, ale zawsze jest to sygnał, którego nie wolno lekceważyć. Często pacjenci zgłaszają ostry, zlokalizowany ból, który pojawia się już podczas samego leczenia kanałowego, gdy lekarz przypadkowo przebije ścianę kanału. Jeśli perforacja zostanie niezauważona w trakcie zabiegu, po jego zakończeniu może pojawić się uporczywy ból, który nie ustępuje, a wręcz nasila się przy nagryzaniu, dotyku lub nawet spontanicznie. Jest to ból, który wyraźnie różni się od typowego dyskomfortu pozabiegowego jest bardziej intensywny i nie reaguje na standardowe leki przeciwbólowe w takim stopniu, jak byśmy tego oczekiwali.
Widoczne sygnały: opuchlizna, krwawienie i przetoka ropna na dziąśle
Poza bólem, perforacja może manifestować się również widocznymi objawami, które są łatwiejsze do zaobserwowania zarówno przez lekarza, jak i samego pacjenta:
- Nagłe krwawienie z kanału podczas zabiegu: Jest to jeden z najbardziej bezpośrednich sygnałów dla endodonty, że doszło do perforacji.
- Obrzęk dziąsła w okolicy leczonego zęba: Jeśli dziąsło wokół zęba staje się opuchnięte, czerwone i bolesne, może to wskazywać na stan zapalny wywołany perforacją.
- Powstanie przetoki ropnej na dziąśle: To mała, biała lub żółta krostka, z której sączy się ropa. Jest to znak, że w tkankach rozwija się infekcja, a organizm próbuje ją odprowadzić na zewnątrz.
Czy przebicie kanału zawsze boli? Przypadki bezobjawowe i ich ryzyko
Niestety, perforacja nie zawsze manifestuje się bólem, co czyni ją jeszcze bardziej podstępną. Zdarza się, że perforacja jest bezobjawowa i zostaje wykryta przypadkowo na zdjęciu RTG podczas rutynowej wizyty kontrolnej, czasem nawet wiele miesięcy po leczeniu. W takich przypadkach brak bólu nie oznacza braku problemu. Bakterie nadal mogą przedostawać się przez otwór, prowadząc do przewlekłego stanu zapalnego i stopniowego niszczenia kości wokół zęba. Ryzyko związane z brakiem wczesnego rozpoznania i leczenia jest znaczne, ponieważ z czasem uszkodzenia mogą stać się na tyle poważne, że uratowanie zęba będzie niemożliwe.
Skąd bierze się ten problem najczęstsze przyczyny perforacji zęba
Z mojego doświadczenia wynika, że perforacje są zazwyczaj wynikiem złożonych interakcji między anatomią zęba a techniką zabiegu. Oto najczęstsze przyczyny:
-
Błędy podczas leczenia kanałowego (powikłanie jatrogenne):
- Nieprawidłowe narzędzia: Użycie zbyt sztywnych lub nieodpowiednio dobranych narzędzi endodontycznych może prowadzić do zboczenia z naturalnego przebiegu kanału.
- Praca bez powiększenia (mikroskopu): Brak odpowiedniego powiększenia i oświetlenia znacząco utrudnia precyzyjne opracowanie kanałów, zwiększając ryzyko perforacji, zwłaszcza w trudno dostępnych miejscach.
- Zbyt agresywne opracowanie kanału: Nadmierne poszerzanie lub prostowanie zakrzywionych kanałów może osłabić ich ściany i doprowadzić do przebicia.
-
Trudna anatomia zęba:
- Bardzo zakrzywione kanały korzeniowe: Są one szczególnie podatne na perforacje, ponieważ narzędzia mogą łatwo zboczyć z osi kanału.
- Wąskie lub zobliterowane (zarośnięte) kanały: Wymagają one niezwykłej precyzji i doświadczenia, a ich opracowanie jest obarczone większym ryzykiem.
- Cienkie ściany kanałów: Niektóre zęby mają naturalnie cieńsze ściany, co zwiększa ich podatność na uszkodzenia.
-
Powtórne leczenie kanałowe (re-endo):
- Usuwanie starych materiałów wypełniających, cementów czy wkładów koronowo-korzeniowych jest często bardziej skomplikowane niż pierwotne leczenie. Stare materiały mogą być twarde i trudne do usunięcia, a struktura zęba po poprzednim leczeniu może być zmieniona, co zwiększa ryzyko perforacji.
-
Inne czynniki:
- Zaawansowana próchnica: Głębokie ubytki próchnicowe mogą osłabić struktury zęba i prowadzić do patologicznych perforacji.
- Procesy resorpcyjne: Są to procesy, w których tkanki zęba (korzeń, zębina) są stopniowo niszczone przez komórki organizmu, co może prowadzić do powstania ubytków i perforacji.
Od podejrzenia do diagnozy jak stomatolog potwierdza perforację kanału?
Kiedy pojawia się podejrzenie perforacji, kluczowe jest szybkie i precyzyjne potwierdzenie diagnozy. Jako endodonta, opieram się na kilku metodach, aby dokładnie zlokalizować problem i zaplanować skuteczne leczenie.
Rola zdjęcia RTG: co widać na standardowym prześwietleniu?
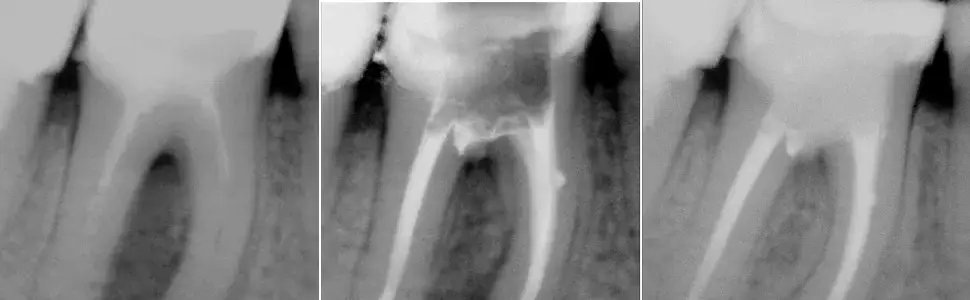
Standardowe zdjęcie RTG punktowe jest często pierwszym krokiem w diagnostyce. Pozwala ono uwidocznić miejsce perforacji, zwłaszcza jeśli jest ona większa i towarzyszy jej stan zapalny w kości. Na zdjęciu możemy zobaczyć ubytek w strukturze zęba lub rozjaśnienie w kości wokół korzenia, świadczące o procesie zapalnym. Należy jednak pamiętać, że zdjęcie dwuwymiarowe może nie zawsze pokazać pełny obraz, zwłaszcza w przypadku małych perforacji lub tych zlokalizowanych w skomplikowanych obszarach.
Tomografia CBCT: dlaczego trójwymiarowy obraz jest złotym standardem w diagnostyce?
Współczesna stomatologia oferuje znacznie precyzyjniejsze narzędzia. Tomografia komputerowa wiązki stożkowej (CBCT) jest obecnie uważana za złoty standard w diagnostyce perforacji. Dzięki niej uzyskujemy trójwymiarowy obraz struktur zęba i otaczającej kości. Pozwala to na bardzo dokładną ocenę lokalizacji, rozmiaru i kształtu uszkodzenia, a także na ocenę stanu kości wokół perforacji. CBCT daje mi możliwość precyzyjnego zaplanowania leczenia, co znacząco zwiększa jego skuteczność.
Mikroskop endodontyczny: jak precyzyjne powiększenie pomaga zlokalizować problem
Mikroskop zabiegowy to moje "trzecie oko" w gabinecie. Umożliwia on bezpośrednie uwidocznienie miejsca perforacji wewnątrz zęba, często niewidocznej gołym okiem. Dzięki powiększeniu od kilku do nawet kilkudziesięciu razy oraz silnemu oświetleniu, mogę dokładnie ocenić perforację, usunąć ewentualne zanieczyszczenia i precyzyjnie zaaplikować materiał uszczelniający. Mikroskop jest nieoceniony nie tylko w leczeniu, ale i w samej diagnostyce, pozwalając mi zobaczyć problem z najwyższą dokładnością.
Przebity kanał to nie wyrok nowoczesne metody ratowania zęba
Kiedyś perforacja często oznaczała wyrok dla zęba. Dziś, dzięki postępowi w endodoncji, mamy znacznie większe szanse na jego uratowanie. Kluczem jest szybka reakcja i zastosowanie odpowiednich technik.
MTA i materiały bioceramiczne: "biologiczna plomba", która leczy kość
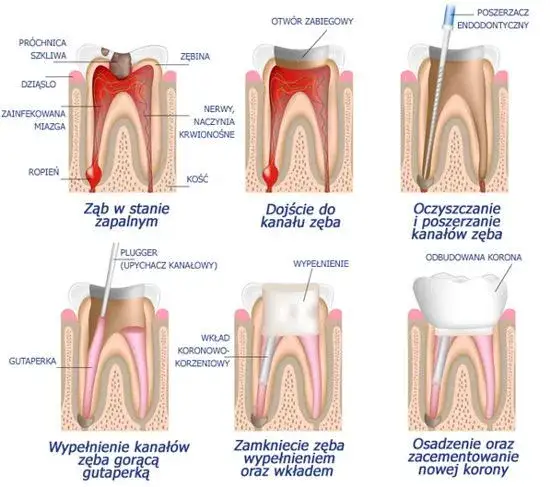
W leczeniu perforacji kluczową rolę odgrywają specjalistyczne materiały biozgodne, takie jak MTA (Mineral Trioxide Aggregate) lub nowsze cementy bioceramiczne. Są to materiały, które nie tylko szczelnie zamykają perforację, ale także wykazują niezwykłe właściwości. Działają jak "biologiczna plomba", stymulując regenerację okolicznych tkanek zarówno kości, jak i ozębnej. Dzięki temu, zamiast tylko uszczelnić otwór, aktywnie wspomagamy procesy naprawcze organizmu, co jest ogromnym krokiem naprzód w endodoncji.
Jak wygląda zabieg zamknięcia perforacji pod mikroskopem krok po kroku?
Zabieg zamknięcia perforacji to procedura wymagająca niezwykłej precyzji, dlatego zawsze wykonuję ją pod kontrolą mikroskopu stomatologicznego. Oto ogólny przebieg:
- Dostęp i izolacja: Najpierw tworzę dostęp do wnętrza zęba, a następnie izoluję ząb koferdamem, aby zapewnić suche i sterylne pole zabiegowe.
- Lokalizacja i oczyszczenie: Pod dużym powiększeniem mikroskopu lokalizuję dokładnie miejsce perforacji. Następnie delikatnie oczyszczam obszar z wszelkich zanieczyszczeń i tkanek zapalnych.
- Aplikacja materiału: Precyzyjnie aplikuję materiał MTA lub cement bioceramiczny bezpośrednio w miejsce perforacji, dbając o jego szczelne wypełnienie.
- Weryfikacja i dalsze leczenie: Po zabezpieczeniu perforacji, kontynuuję standardowe leczenie kanałowe lub, jeśli perforacja powstała podczas re-endo, kończę procedurę uszczelnienia kanałów.
Jakie są szanse na powodzenie leczenia i od czego zależą?
Muszę z całą stanowczością podkreślić, że nowoczesna endodoncja oferuje wysokie szanse na uratowanie zęba z perforacją. Oczywiście, powodzenie leczenia zależy od wielu czynników. Kluczowe są: lokalizacja i wielkość perforacji (małe, świeże perforacje w dnie komory mają lepsze rokowania), czas, jaki upłynął od jej powstania (im szybciej interweniujemy, tym lepiej), oraz ogólny stan zęba i otaczającej kości. Wczesna diagnoza i natychmiastowe, precyzyjne leczenie pod mikroskopem znacząco zwiększają szanse na długoterminowe zachowanie zęba.
Co decyduje o sukcesie czynniki wpływające na rokowanie po perforacji
Rokowanie po leczeniu perforacji jest złożone i zależy od wielu zmiennych. Moje doświadczenie pokazuje, że zrozumienie tych czynników jest kluczowe dla pacjenta, aby realnie ocenić sytuację.
- Czas ma znaczenie: To jeden z najważniejszych czynników. Natychmiastowa interwencja jest kluczowa. Najlepsze rokowania mają świeże, małe perforacje, które zostały zaopatrzone bezzwłocznie, najlepiej jeszcze podczas tej samej wizyty, na której doszło do powikłania. Im dłużej perforacja pozostaje otwarta, tym większe ryzyko infekcji i zniszczenia tkanek.
- Lokalizacja i rozmiar uszkodzenia: Perforacje zlokalizowane w dnie komory zęba, szczególnie te małe, są zazwyczaj łatwiejsze do leczenia i mają lepsze rokowania. Duże perforacje, zwłaszcza te w okolicy wierzchołka korzenia lub w środkowej części korzenia, są bardziej skomplikowane i mogą mieć gorsze rokowania ze względu na trudniejszy dostęp i większe ryzyko uszkodzenia struktur ozębnej.
- Stan ogólny zęba i kości: Ogólny stan zdrowia zęba (np. brak pęknięć, dobra higiena) oraz kondycja otaczających tkanek kostnych mają wpływ na szanse powodzenia. Zęby z już istniejącym rozległym stanem zapalnym lub znacznym ubytkiem kości wokół perforacji mają trudniejsze rokowania.
- Kiedy ekstrakcja jest nieunikniona? Niestety, w niektórych przypadkach, mimo wszelkich starań, perforacja może prowadzić do nieodwracalnych uszkodzeń. Nieleczona perforacja lub taka, która nie reaguje na leczenie, prowadzi do przewlekłego stanu zapalnego, rozległego zniszczenia kości i w konsekwencji do konieczności usunięcia zęba. To ostateczność, której staramy się za wszelką cenę uniknąć.
Nie dopuść do powikłań jak mądrze wybrać gabinet do leczenia kanałowego?
Wybór odpowiedniego specjalisty i gabinetu ma fundamentalne znaczenie dla uniknięcia powikłań, takich jak perforacja. To inwestycja w zdrowie i przyszłość Twojego zęba.
Dlaczego leczenie kanałowe pod mikroskopem to dziś standard bezpieczeństwa?
Leczenie kanałowe pod mikroskopem to już nie luksus, a standard bezpieczeństwa i precyzji. Jak wspomniałem, mikroskop zapewnia mi doskonałe powiększenie i oświetlenie pola zabiegowego, co pozwala na dokładne zlokalizowanie wszystkich kanałów, precyzyjne ich opracowanie i, co najważniejsze, minimalizację ryzyka powikłań, w tym perforacji. Dzięki mikroskopowi mogę dostrzec najmniejsze detale, które gołym okiem są niewidoczne, co przekłada się na znacznie wyższą skuteczność i bezpieczeństwo zabiegu.
Przeczytaj również: Zdrowe zęby od środka: Jakie witaminy i minerały są kluczowe?
Doświadczenie endodonty a minimalizacja ryzyka powikłań
Doświadczenie i specjalizacja endodonty są nieocenione. Endodonta to lekarz, który poświęcił lata na zgłębianie wiedzy i praktyki w leczeniu kanałowym, co pozwala mu radzić sobie nawet z najbardziej skomplikowanymi przypadkami. Wybór doświadczonego specjalisty, który pracuje z nowoczesnym sprzętem (takim jak mikroskop), to najlepsza gwarancja minimalizacji ryzyka powikłań, w tym perforacji. To inwestycja w długotrwałe zdrowie Twojego zęba i spokój ducha, wiedząc, że jesteś w rękach eksperta.