Antybiotyk na zapalenie dziąseł to ostateczność kluczowa jest diagnoza stomatologa.
- Antybiotyki na zapalenie dziąseł są przepisywane wyłącznie przez stomatologa w zaawansowanych przypadkach infekcji.
- Podstawą skutecznego leczenia jest profesjonalne usunięcie płytki nazębnej i kamienia.
- Najczęściej stosowane substancje to amoksycylina, metronidazol, klindamycyna i doksycyklina.
- Nie istnieją doustne antybiotyki bez recepty; dostępne są płukanki z chlorheksydyną i preparaty ziołowe.
- Samodzielne stosowanie antybiotyków jest ryzykowne i może prowadzić do lekooporności.
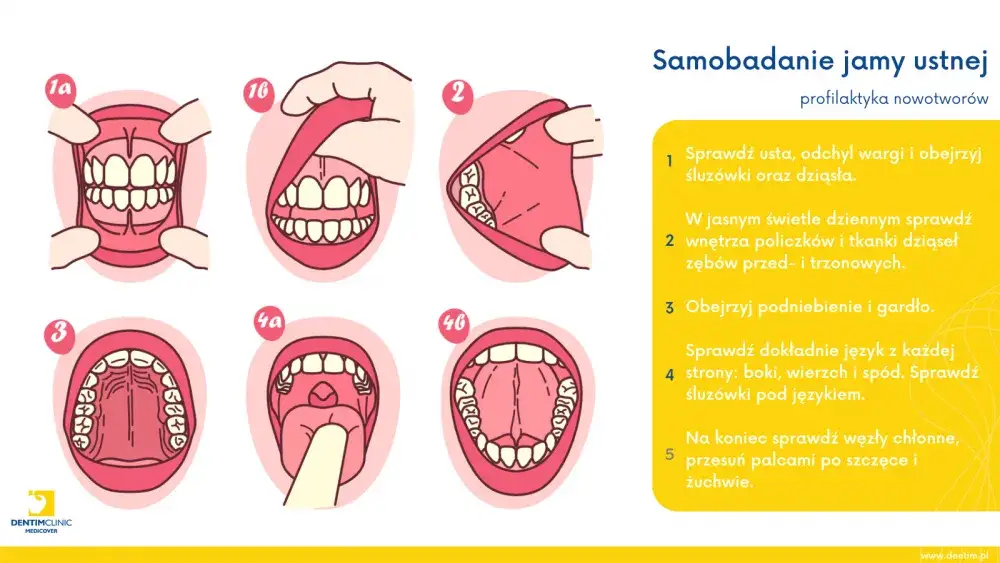
Zapalenie dziąseł: kiedy antybiotyk jest konieczny?
Zapalenie dziąseł, znane również jako gingivitis, objawia się szeregiem nieprzyjemnych symptomów, które często są pierwszym sygnałem, że coś dzieje się w naszej jamie ustnej. Z moich obserwacji wynika, że najczęściej pacjenci skarżą się na zaczerwienienie i obrzęk dziąseł, które stają się bardziej wrażliwe. Klasycznym objawem jest również krwawienie podczas szczotkowania zębów, a nawet podczas jedzenia. Nierzadko pojawia się także ból oraz nieświeży oddech, który może być bardzo uciążliwy.
Główną i najczęstszą przyczyną zapalenia dziąseł jest nieprawidłowa higiena jamy ustnej, prowadząca do gromadzenia się płytki bakteryjnej. To właśnie te drobnoustroje są odpowiedzialne za stan zapalny. Jednakże, istnieje wiele innych czynników ryzyka, które mogą predysponować do rozwoju tej dolegliwości:
- Palenie papierosów, które osłabia odporność dziąseł i maskuje objawy.
- Cukrzyca, która wpływa na zdolność organizmu do zwalczania infekcji.
- Zmiany hormonalne, takie jak te występujące w ciąży czy podczas menopauzy, które mogą zwiększać wrażliwość dziąseł.
- Niektóre leki, np. przeciwpadaczkowe czy immunosupresyjne, mogą powodować przerost dziąseł.
- Stres, osłabiający ogólną odporność organizmu.
- Niedobory witamin, zwłaszcza witaminy C, która jest kluczowa dla zdrowia tkanki łącznej.
Antybiotyk na zapalenie dziąseł dlaczego nie jest pierwszym wyborem?
Wielokrotnie podkreślam moim pacjentom, że w przypadku zapalenia dziąseł usunięcie płytki nazębnej i kamienia jest absolutną podstawą leczenia. Zabiegi takie jak skaling i piaskowanie są znacznie ważniejsze niż antybiotykoterapia. Antybiotyk nigdy nie jest lekiem pierwszego wyboru w typowym zapaleniu dziąseł. Stomatolodzy w Polsce są zgodni, że leczenie przyczynowe, czyli eliminacja czynnika drażniącego, jest kluczem do sukcesu. Bez tego antybiotyk zadziała jedynie tymczasowo, a problem szybko powróci.
Samodzielne przyjmowanie antybiotyków, bez konsultacji z lekarzem, niesie ze sobą poważne ryzyka, które mogą mieć długofalowe konsekwencje dla zdrowia:
- Rozwój lekooporności bakterii: Nieprawidłowe stosowanie antybiotyków sprzyja powstawaniu szczepów bakterii odpornych na leczenie, co w przyszłości może utrudnić walkę z poważnymi infekcjami.
- Niecielowana terapia: Antybiotyk może nie działać na konkretne szczepy bakterii odpowiedzialne za infekcję w jamie ustnej, co czyni terapię nieskuteczną i niepotrzebnie obciąża organizm.
- Maskowanie objawów poważniejszej choroby: Antybiotyk może chwilowo złagodzić objawy, ukrywając rozwój poważniejszego schorzenia, takiego jak zapalenie przyzębia, które nieleczone prowadzi do utraty zębów.
- Wystąpienie działań niepożądanych: Antybiotyki mogą powodować szereg skutków ubocznych, takich jak zaburzenia żołądkowo-jelitowe, reakcje alergiczne czy grzybice.
Antybiotykoterapia jest rozważana przez stomatologa jedynie w bardzo konkretnych, zaawansowanych przypadkach. Mówimy tu o sytuacjach, gdy infekcja ma charakter rozlany, obejmując większy obszar jamy ustnej, lub gdy towarzyszą jej objawy ogólnoustrojowe, takie jak gorączka, powiększone węzły chłonne czy ogólne złe samopoczucie. W takich okolicznościach antybiotyk staje się niezbędnym elementem kompleksowego planu leczenia, zawsze w połączeniu z profesjonalnym oczyszczaniem zębów i dziąseł.
Antybiotyki na infekcje dziąseł: przegląd substancji na receptę
W leczeniu zaawansowanych infekcji przyzębia i dziąseł, kiedy antybiotyk jest już konieczny, stomatolodzy najczęściej sięgają po amoksycylinę. Jest to antybiotyk o szerokim spektrum działania, często stosowany w połączeniu z kwasem klawulanowym, co zwiększa jego skuteczność przeciwko bakteriom produkującym enzymy rozkładające penicyliny.
Innym ważnym lekiem jest metronidazol, który wykazuje wysoką skuteczność przeciwko bakteriom beztlenowym a to właśnie one często dominują w głębokich kieszonkach dziąsłowych. Niekiedy stosuje się terapię skojarzoną amoksycyliny z metronidazolem, aby objąć szersze spektrum patogenów i zwiększyć efektywność leczenia.
W przypadku pacjentów uczulonych na penicyliny, alternatywą staje się klindamycyna. Jest to antybiotyk skuteczny przeciwko wielu bakteriom beztlenowym i niektórym tlenowym, co czyni go cennym narzędziem w rękach stomatologa, gdy inne opcje są wykluczone.
Doksycyklina, należąca do tetracyklin, to kolejny antybiotyk stosowany w stomatologii. Poza działaniem antybakteryjnym, wykazuje ona również właściwości przeciwzapalne i, co ważne, hamuje enzymy niszczące tkanki przyzębia. To sprawia, że jest szczególnie przydatna w leczeniu chorób przyzębia, gdzie dochodzi do degradacji tkanek.
W niektórych sytuacjach, aby zminimalizować ogólnoustrojowe skutki uboczne i zwiększyć stężenie leku w miejscu infekcji, lekarz może zadecydować o miejscowym stosowaniu antybiotyków. Mogą to być żele, płyny lub specjalne opatrunki aplikowane bezpośrednio do kieszonki dziąsłowej. Ta metoda pozwala na precyzyjne działanie i często przynosi bardzo dobre rezultaty.
Antybiotyk na dziąsła bez recepty? Co naprawdę znajdziesz w aptece?
Warto podkreślić, że w Polsce nie ma dostępnych doustnych antybiotyków bez recepty. To, co pacjenci często postrzegają jako "antybiotyk bez recepty", to zazwyczaj silne leki antyseptyczne lub przeciwzapalne. Wśród nich "złotym standardem" w antyseptyce jamy ustnej jest chlorheksydyna. Płukanki i żele z chlorheksydyną (np. Eludril, Corsodyl) mają silne działanie antybakteryjne, skutecznie redukując ilość drobnoustrojów w jamie ustnej. Należy jednak pamiętać, że stosuje się je krótkoterminowo, zazwyczaj przez 7-14 dni, ze względu na ryzyko przebarwień zębów i zaburzeń smaku.
W aptekach znajdziemy również wiele preparatów zawierających ziołowe wyciągi, które mogą wspomagać leczenie zapalenia dziąseł:
- Szałwia: Znana ze swoich właściwości ściągających i przeciwzapalnych.
- Rumianek: Działa łagodząco i przeciwzapalnie, redukując podrażnienia.
- Kora dębu: Wykazuje silne działanie ściągające, pomagając w regeneracji dziąseł i zmniejszając krwawienie.
Przeczytaj również: Zapalenie dziąseł: skuteczne sposoby i leczenie poradnik eksperta
Skuteczne zapobieganie zapaleniu dziąseł: codzienna strategia dla zdrowego uśmiechu
Jak już wspomniałem, kluczem do zdrowych dziąseł jest przede wszystkim prawidłowa higiena jamy ustnej. Regularne i dokładne szczotkowanie zębów, najlepiej dwa razy dziennie przez co najmniej dwie minuty, z użyciem odpowiedniej techniki, jest absolutnie fundamentalne. Równie ważne jest codzienne nitkowanie zębów, które pozwala usunąć płytkę bakteryjną i resztki jedzenia z przestrzeni międzyzębowych, gdzie szczoteczka często nie dociera.
Dieta również odgrywa istotną rolę w utrzymaniu zdrowia dziąseł. Ograniczenie spożycia cukrów i produktów wysoko przetworzonych, które sprzyjają powstawaniu płytki nazębnej, jest bardzo ważne. Zamiast tego, warto włączyć do jadłospisu więcej świeżych warzyw i owoców, bogatych w witaminy i minerały, które wspierają ogólną odporność organizmu i zdrowie tkanek jamy ustnej.
Na koniec, ale nie mniej ważne, są regularne wizyty u stomatologa. To właśnie podczas takich kontroli możliwe jest wczesne wykrycie i leczenie zapalenia dziąseł, zanim rozwinie się ono w poważniejszą chorobę przyzębia. Profesjonalne usuwanie kamienia nazębnego, które powinno odbywać się co najmniej raz na sześć miesięcy, jest niezbędne do utrzymania dziąseł w doskonałej kondycji i zapobiegania nawrotom stanu zapalnego.